¿Puedo ponerme la vacuna si soy alérgico? ¿Y si tomo anticoagulantes? Guía para vacunarse contra la COVID-19
- Salvo alergias específicas, niños y embarazadas en algunos casos, la vacunación está recomendada para el resto
- Coronavirus: última hora en directo | Mapa de España | Mapa mundial
- Municipios confinados | Evolución de la curva | Qué se sabe de la vacuna


La primera vacuna contra la COVID-19 aprobada por la Unión Europea, desarrollada por Pfizer/BioNTech bajo el nombre comercial de Comirnaty, ya ha comenzado a administrarse a la población española, en una campaña que se prolongará al menos hasta finales del próximo verano, cuando las autoridades sanitarias prevén que el 70% de la población española pueda estar ya vacunada, con lo que se lograría esa ansiada inmunidad de grupo que permitiría decir adiós definitivamente a la pandemia.
Según se establece en el Plan de Vacunación contra la COVID-19, en una primera etapa -que se desarrollará durante los meses de enero y febrero- se vacunará a unos 2,5 millones de personas, las de mayor riesgo. A este primer grupo prioritario les seguirán otros once, divididos en dos etapas más, de modo que el Ministerio de Sanidad español confía en que entre mayo y junio estén vacunados entre 15 y 20 millones de personas.
Estas son algunas de las principales dudas que pueden surgir a la hora de recibir la vacuna.
¿Cómo se administra Comirnaty?
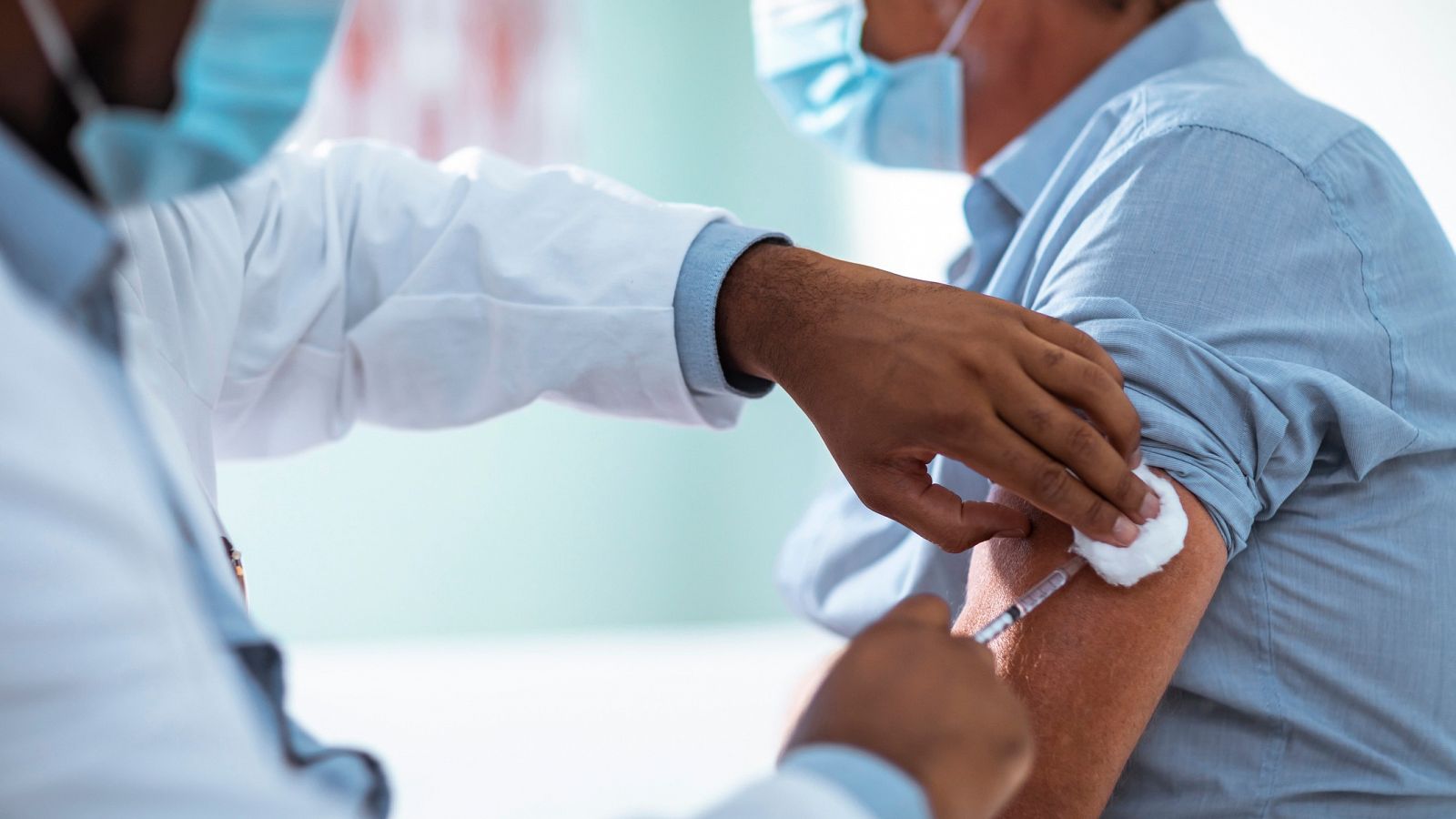
La vacuna de Pfizer/BioNTech se aplica en dos inyecciones que se administran normalmente en el músculo en la parte superior del brazo y espaciadas, al menos, 21 días.
¿Qué efectos secundarios puede tener?
Según especifica la Agencia Española de Medicamentos y Productos Sanitarios en su web, las reacciones adversas más frecuentes "han sido leves o moderadas y mejoraron al cabo de unos días después de la vacunación. Entre estas reacciones, se incluye dolor e inflamación en la zona de inyección, fatiga, dolor de cabeza, dolor muscular y de articulaciones, escalofríos y fiebre".
En todo caso, para garantizar que los efectos adversos sean los mínimos, el organismo regulador aclara que la seguridad y eficacia de la vacuna se monitorizará entre todos los Estados miembros, a través del sistema de farmacovigilancia y los estudios adicionales que realizará la compañía Pfizer y las autoridades europeas.
¿Puedo vacunarme si tomo anticoagulantes, como Sintrom?
Sí. Aunque en un primer momento surgieron informaciones erróneas que lo desaconsejaban, la Sociedad Española de Cardiología ha desmentido que los pacientes con tratamientos anticoagulantes no puedan recibir la vacuna frente a la COVID-19. En un comunicado, asegura que "no solo no ve contraindicada la vacuna, sino que la considera fundamental para el millón de personas que están bajo tratamiento anticoagulante por motivos cardiovasculares" en España.
Según aclara, la aparición de posibles efectos secundarios se reduce fundamentalmente a afectaciones locales propias de cualquier vacuna, como hematomas o sangrados leves que no entrañan mayor riesgo para los pacientes. Por todo ello, desaconseja la suspensión de la medicación anticoagulante para recibir la vacuna, si bien, como es lógico, los pacientes anticoagulados deberán seguir las indicaciones de los profesionales sanitarios para asegurarse de que los parámetros sanguíneos se encuentran en los niveles adecuados.
¿Y si soy alérgico?
Únicamente las personas que saben que tienen alguna alergia a alguno de los componentes descritos en la vacuna no deben recibirla, ya que tanto en Reino Unido como en Estados Unidos, los países donde las campañas masivas de vacunación se iniciaron antes que en el resto, se ha detectado alguna reacción alérgica (hipersensibilidad) en este tipo de personas que han recibido el fármaco.
En concreto, se ha producido un número de casos muy pequeño de anafilaxia (reacción alérgica grave) desde el inicio de la campaña de vacunación. Los Centros para el Control y Prevención de Enfermedades (CDC) han registrado en Estados Unidos seis casos de anafilaxia en más de un millón de personas vacunadas, un cifra pequeña, aunque en todo caso superior a lo que suele ocurrir con otras vacunas.
Por lo tanto, como sucede con todos los medicamentos, Comirnaty debe administrarse bajo estrecha supervisión médica, con el tratamiento médico necesario disponible. Adicionalmente, las personas que presenten una reacción alérgica grave al recibir la primera dosis de Comirnaty no deben recibir la segunda dosis.
¿Pueden vacunarse las mujeres embarazadas o que estén en período de lactancia?
Los estudios de laboratorio en modelos animales no han mostrado ningún efecto dañino en el embarazo, sin embargo la información sobre el empleo de la vacuna de Pfizer/BioNTech en mujeres gestantes es todavía muy limitada. A pesar de que no se dispone de estudios en la lactancia, no se espera ningún riesgo.
La decisión del empleo de la vacuna en mujeres embarazadas o durante la lactancia materna debería hacerse con la valoración de un profesional sanitario para evaluar indivualmente los beneficios y riesgos según cada caso. En este sentido, el Ministerio de Sanidad recomienda que "en términos generales, debe posponerse la vacunación de embarazadas hasta el final de la gestación", y recalca que "tampoco hay datos sobre su uso durante la lactancia".
¿Qué ocurre con los niños?
Comirnaty se recomienda actualmente solo a personas mayores de 16 años de edad. En este sentido, en una fase posterior, la Agencia Europea de Medicamentos (EMA) ha acordado con Pfizer/BioNTech realizar un plan de investigación de la vacuna en niños.
En todo caso, los niños serán seguramente los últimos en ser vacunados, ya que son las personas menos vulnerables al virus. El impacto de la enfermedad en ellos es muy leve, y tampoco actúan de manera intensa como transmisores en los adultos.
¿Pueden vacunarse las personas inmunodeprimidas?
Tampoco se dispone todavía de suficiente información en personas inmunodeprimidas En cualquier caso, aunque estas personas pueden no responder tan bien a la vacuna, las agencias reguladoras insisten en que no hay problemas de seguridad. Por lo tanto, es muy recomendable que estas personas se vacunen, ya que pueden estar en mayor riesgo de infección de la COVID-19.
¿Será necesario seguir usando mascarillas y distancia social?
La llegada de las vacunas contra el coronavirus supone el inicio del final de esta pandemia, pero será un proceso gradual, por lo que medidas como el uso de mascarillas, el distanciamiento físico o extremar la higiene seguirán siendo necesarias para frenar los contagios al menos durante algunos meses más.
Los expertos advierten que sería un error relajar las restricciones de modo inmediato, ya que incluso en la mejor de las situaciones aún tardará en llegar la ansiada inmunidad de grupo.
¿Es recomendable la vacuna si ya he pasado la COVID-19?
En principio, sí. Según explica la Agencia Española de Medicamentos y Productos Sanitarios, no hubo efectos adversos adicionales en las 545 personas que recibieron Comirnaty en el ensayo clínico y que previamente habían tenido la COVID-19. Aunque aclara que aún no se dispone de suficiente información del ensayo para concluir si la vacuna es eficaz en estas personas.
El Ministerio de Sanidad asegura al respecto que, aunque se ha observado que la mayor parte de las personas infectadas por el nuevo coronavirus desarrollan una respuesta inmune protectora, se desconoce el tiempo que dura esta protección y si será más leve la enfermedad en caso de sufrir una nueva infección. Como la vacuna es igualmente segura en aquellos que han pasado la enfermedad, se ha considerado la vacunación en aquellas personas más vulnerables en la primera etapa de la campaña de vacunación, independientemente de si han pasado la COVID-19 o no.
¿Afectarán las mutaciones de Sudáfrica y Reino Unido a la vacuna?
En cuanto a la posibilidad de que las variantes del coronavirus detectadas en Reino Unido y Sudáfrica interfieran en la efectividad de la vacuna, todos los indicios apuntan a que estas no deberían verse afectadas, aunque este aspecto aún debe confirmarse en un laboratorio. Tanto la vacuna de Pfizer como la de Moderna (cuyo planteamiento es muy similar) utilizan la proteína S como antígeno para generar una respuesta inmune en el organismo humano, pero los anticuerpos generados suelen reconocer distintos dominios de esta proteína.
En el improbable caso de que la eficacia se viese afectada, vacunas como la de Pfizer o Moderna se pueden actualizar rápidamente para hacer frente a posibles mutaciones. Ugur Sahin, cofundador de BioNTech, la empresa biotecnológica que ha diseñado la vacuna que está produciendo Pfizer, asegura que "lo bonito de la tecnología de ARN mensajero", en la que se basa su vacuna, es que permite "rediseñarla" con gran rapidez, lo que significa que "técnicamente se podría diseñar una nueva vacuna en unas seis semanas".