¿Aumentan las mamografías el riesgo de padecer cáncer de mama? Esto dicen las expertas
- Envíanos consultas al 659 800 555 o a verificartve@rtve.es
- Suscríbete a nuestros desmentidos por RSS y practica con la Caja básica de herramientas


En las últimas semanas se ha reabierto en la red social X el debate sobre si la radiación de las mamografías está asociada con un aumento del riesgo de padecer cáncer de mama. El pasado 16 de agosto un usuario publicó el siguiente mensaje: “Cada mamografía aumenta en 2% el riesgo de padecer cáncer de mama, si lo hace cada año, en 15 años tendremos un 30% de feas posibilidades”. A continuación, añade: “Los falsos positivos que aparecen constituyen un gran e innecesario problema. Prevenga naturalmente”. Esta afirmación no cuenta con evidencia científica que la respalde.
La publicación de redes dio lugar a un debate con mensajes a favor y en contra de la realización de las mamografías. También encontramos otras publicaciones del mes de julio que muestran su rechazo hacia esta prueba diagnóstica: “Yo ya no me hago ni una mas, ademas, provoca cancer” (SIC). Además, observamos que en Google muchos usuarios se hacen preguntas como: “¿Qué riesgos tiene una mamografía?”, “¿Qué consecuencias tiene la radiación de la mamografía?” o “¿Cuántas mamografías se pueden hacer en un año?”, entre otras. Desde VerificaRTVE hemos consultado a dos radiólogas, una oncóloga y a la presidenta de la Federación Española de Cáncer de Mama cuáles son los riesgos derivados de esta prueba radiológica.
Mamografías: la cantidad de radiación utilizada es muy baja
La mamografía es la prueba de detección más común para el cáncer de mama. Se trata de una imagen de la mama tomada con rayos X. Las expertas coinciden en que la cantidad de radiación utilizada en esta prueba es muy baja y sus beneficios superan con creces los riesgos. Marisa Chapel, jefa de Servicio de Radiofísica y Protección Radiológica del Hospital Universitario de Toledo, aclara a VerificaRTVE que “las radiaciones no se acumulan en el cuerpo”. Expresa que la radiación “lo que causa son mutaciones de las células y que la probabilidad de que una célula que mute no se repare es muy baja”. Chapel asegura que “en una mamografía podemos recibir una radiación de entre 0.2 y 0.4 milisieverts” y que “es equivalente más o menos a recibir la dosis de fondo natural por los rayos cósmicos, por la radiación que viene de la Tierra de entre 25 y 40 días”. En este sentido, la experta recuerda que “convivimos continuamente con la radiación”, por ejemplo “el plátano tiene potasio-40, que es un elemento radiactivo”.
El uso de la radiación ionizante en el ámbito médico tiene que estar justificado. Por esa razón, Chapel nos cuenta que se controla “continuamente que los equipos radien a nivel aceptable para tener un buen diagnóstico”. Además, también se supervisan “las dosis de radiación que reciben todos los pacientes, garantizando que en ningún caso se sobrepasen las dosis que están consideradas de referencia”. La jefa de Radiología del Hospital Universitario de Toledo, Cristina Romero, señala a VerificaRTVE que esta prueba está indicada “cuando la enfermedad supone un riesgo importante” para la salud de las mujeres y puntualiza que es necesario firmar un “consentimiento informado” para su realización, “donde se explica que la prueba tiene una radiación, un riesgo, pero que el beneficio que vas a obtener está muy por encima”. En el siguiente gráfico publicado en el artículo “Curies, y Grays, y Sieverts, Oh My: Guía para debatir la dosis de radiación y el riesgo de la imagen molecular de la mama” (2015) puedes ver cómo la dosis relativa de radiación de una mamografía es inferior a otras exploraciones radiológicas realizadas en la práctica habitual.
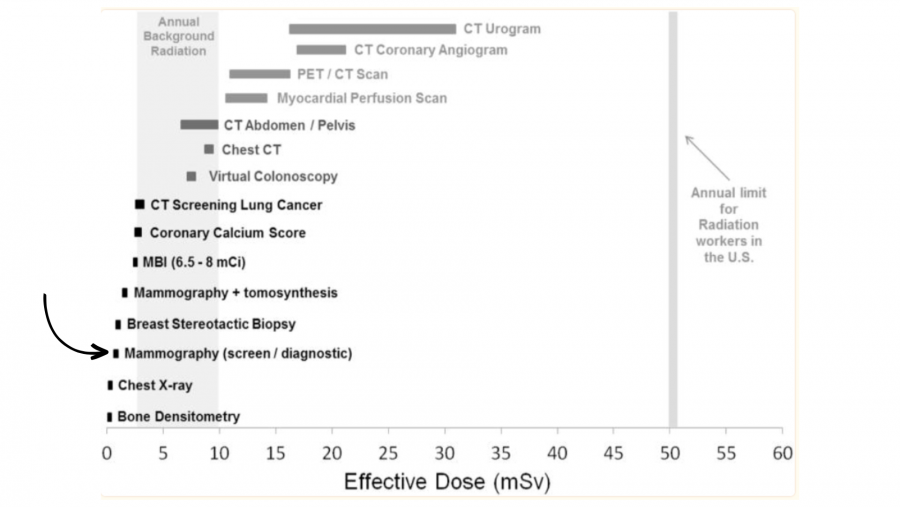
Gráfico que muestra la dosis relativa de radiación (efectiva) de muchos de los procedimientos de diagnóstico por imagen VerificaRTVE
En relación a los mensajes que circulan en X, Cristina Romero explica que la mamografía “hace un pequeño daño vinculado a la radiación, pero a cambio tiene grandísimas ventajas con respecto a otras pruebas como la ecografía o la resonancia porque es más accesible y es capaz de detectar el cáncer en fases muy muy precoces”. La presidenta de la Federación Española de Cáncer de Mama (FECMA), Antonia Gimón Revuelta, expone que “no es cierto que las mamografías supongan un mayor riesgo de padecer cáncer de mama”. Sobre este punto, la Sociedad Estadounidense de Oncología Clínica es tajante: “La cantidad mínima de radiación que recibe una persona durante una mamografía no se ha asociado con un aumento del riesgo de desarrollar cáncer de mama”. Por otro lado, la Sociedad Española de Oncología Médica (SEOM) resalta que “el riesgo de cáncer de mama inducido [por radiación] es al menos 100 veces menor que la probabilidad de evitar una muerte por cáncer de mama” (pág. 129).
Para la oncóloga médica del Hospital General Universitario Gregorio Marañón, Sara López-Tarruella, estas exploraciones están asociadas con “un riesgo atribuible vital de cáncer de mama variable según las estimaciones”. Incide en que este riesgo es mayor “cuanto menor es la edad de inicio de estas”. La doctora nos explica que “la dosis efectiva promedio de la mamografía digital de dos proyecciones implica aproximadamente siete semanas de radiación de fondo natural [radiación ionizante existente en la naturaleza]”.
Los programas de cribado: claves en la prevención del cáncer
El cribado consiste en la realización de una mamografía cada dos años para todas las mujeres cuya edad esté comprendida entre 50 y 69 años. La presidenta de la FECMA, Antonia Gimón, afirma que es un “programa organizado de carácter poblacional que se desarrolla en todas las comunidades autónomas”. No obstante, nos matiza que existen “variaciones en algunas comunidades” sobre la edad de comienzo de estas exploraciones periódicas, como puedes comprobar en estos programas de detección precoz del cáncer de mama de Madrid, Andalucía, Islas Baleares y Castilla y León. Además, en 2022 la Unión Europea recomendó incluir a las mujeres de edades comprendidas entre los 45 y los 74 años en el grupo destinatario del cribado del cáncer de mama. Sin embargo, la representante de la FECMA explica que existen “casos individuales en los que la edad inicial no es un factor determinante para hacer una mamografía”, como por ejemplo “por causa de antecedentes familiares, por detectarse cualquier anomalía o por otras circunstancias como las mamas densas”. Pero insiste: “Deben ser los profesionales de la sanidad los que orienten a la mujer en una u otra dirección”.
Los cribados de cáncer de mama comenzaron en España en 1990 y se implementaron en todo el país entre 2005 y 2006. La doctora Romero explica que, tras su aplicación, “la mortalidad del cáncer de mama a nivel poblacional empieza a descender” y, en consecuencia, “se consigue controlar de alguna manera este problema de política sanitaria”. Por este motivo, la radióloga muestra su preocupación ante los consejos y comentarios que se realizan sobre esta exploración diagnóstica: “Cualquier persona que aconseja a una mujer que no se haga una mamografía como mínimo está a lo mejor produciendo un retraso en el diagnóstico y un daño con respecto a la agresión de su tratamiento que no tenía por qué producirse”.
Sobre la puesta en marcha de estos programas públicos de salud, la página web del Ministerio de Sanidad expone que se “ha demostrado la obtención de una disminución de mortalidad en las mujeres a las que se oferta”. En la siguiente gráfica publicada por la Sociedad Española de Oncología Médica puedes ver que la tasa de mortalidad estimada por cáncer de mama en España en 2023 es significativamente menor que la incidencia total de la enfermedad (pág. 21).
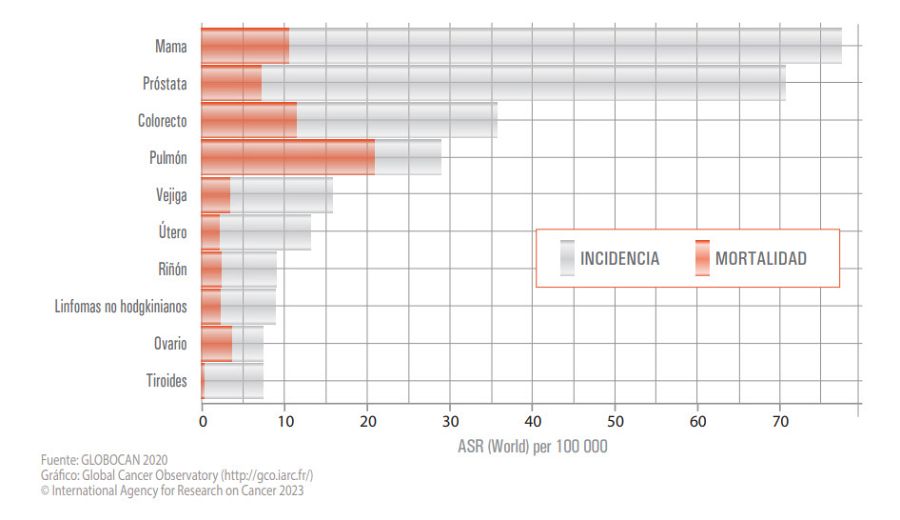
Tasas de incidencia y mortalidad estimadas por cáncer en España para ambos sexos en 2023 VerificaRTVE
Según el último Informe Anual del Sistema Nacional de Salud 2020-2021, en España 7 de cada 10 mujeres se han realizado las pruebas de detección de cáncer de mama en el plazo recomendado (pág.25). La doctora Cristina Romero reitera el impacto positivo de estos programas de cribado en la detección y diagnóstico del cáncer de mama. Asegura que se ha observado “el gran beneficio del cribado” con las mediciones que exponen varios estudios realizados tras el inicio de la pandemia de la COVID-19. La radióloga señala que, con la interrupción de estas campañas durante la pandemia, se han “pillado más grandes [los tumores], hemos tenido que gastar más recursos en quimioterapia y ha aumentado la mortalidad”. Así lo demuestran varios artículos científicos sobre el impacto de la interrupción de las pruebas de detección del cáncer de mama (1 y 2).
Hasta la fecha, no existe una prueba más efectiva en el diagnóstico precoz
En la actualidad, la mamografía es la técnica universal que mejores resultados ha demostrado en el diagnóstico precoz del cáncer de mama. Así lo confirma la presidenta de la Federación Española de Cáncer de Mama, Antonia Gimón Revuelta: “La mamografía es hoy por hoy la mejor alternativa disponible para el diagnóstico precoz de cáncer de mama y, por tanto, para mejorar el pronóstico de la enfermedad”. Revuelta afirma que “el hecho de que el cáncer de mama sea uno de los tumores con mejor pronóstico radica, en gran medida, en su detección en fases tempranas”.
Por su parte, la oncóloga médica del Hospital General Universitario Gregorio Marañón, Sara López-Tarruella Sara López-Tarruella, subraya que la mamografía “ha demostrado disminuir la mortalidad por cáncer de mama en varios ensayos clínicos aleatorizados”. Y añade: “No hay evidencia definitiva para recomendar de forma rutinaria otras modalidades de estudios de imagen o pruebas de detección complementarias con ecografía, resonancia magnética u otras técnicas”. No obstante, señala que existen situaciones específicas de alto riesgo como “una predisposición genética” en las que sí “se puede recomendar la detección temprana con resonancia magnética o ecografía de mama”. En esta idea coincide la doctora Cristina Romero, jefa de Radiología del Hospital Universitario de Toledo, que asegura que la mamografía es una prueba “sencilla, inocua y accesible” y que la utilización de otras exploraciones en “población de riesgo está justificado”.
En la actualidad, se investigan nuevas técnicas y pruebas diagnósticas alternativas para detectar y combatir el cáncer de mama. Es el caso del proyecto europeo “MammoWave” liderado por la doctora Romero. Se trata de un nuevo sistema para detectar posibles tumores sin radiación ni compresión, pero aún no está implantado.




